LE MIE SPECIALIZZAZIONI
Linfedema
Cos’è, cause e trattamento efficace
Il linfedema è una patologia cronica caratterizzata da un aumento di volume (gonfiore) di una parte del corpo dovuto a un’alterazione del sistema linfatico, responsabile del drenaggio dei liquidi.
Può comparire a seguito di un danno al sistema linfatico, ad esempio dopo trattamenti oncologici, oppure essere legato a un difetto congenito.
Si tratta di una condizione che, una volta insorta, non può guarire definitivamente. Tuttavia, grazie a un trattamento fisioterapico adeguato e costante, il linfedema può essere controllato efficacemente, riducendo il gonfiore e migliorando in modo significativo la qualità della vita.
In questa pagina trovi una guida chiara per capire cos’è il linfedema, quali sono le cause e quali trattamenti sono oggi considerati più efficaci.

Quando rivolgersi a uno specialista
La comparsa di un gonfiore persistente, soprattutto dopo un trattamento oncologico o anche senza una causa apparente, può essere un segnale di linfedema e non deve essere sottovalutata.
È fondamentale rivolgersi tempestivamente a un fisioterapista esperto in linfologia per ottenere una diagnosi corretta e iniziare precocemente il trattamento più adeguato.
Un intervento precoce consente una gestione più efficace della patologia e migliori risultati nel lungo periodo.
Come si sviluppa
Cause del linfedema
In base alla causa del danno al sistema linfatico, distinguiamo due tipi di linfedema.
Linfedema secondario
Si sviluppa a seguito di una causa nota e può manifestarsi per diversi motivi.
Nei paesi occidentali e benestanti, la causa più comune è rappresentata dai trattamenti oncologici, come chirurgia e radioterapia. Ad esempio, dopo l’asportazione dei linfonodi ascellari per un tumore alla mammella, il linfedema può manifestarsi nell’arto superiore dello stesso lato.
Ma sono possibili anche altre cause, come i traumi, le infezioni parassitarie (come la filariasi, endemica in alcuni Paesi del mondo), metastasi e altre condizioni che compromettono il sistema linfatico.
Linfedema primario
È una forma meno frequente, di cui non conosciamo esattamente la causa. È legata a un’alterazione congenita o genetica del sistema linfatico, o per problematiche insorte alla nascita o durante lo sviluppo del sistema stesso.
La classificazione è complessa e non sempre è possibile identificarne l’origine.
È importante sapere che in Italia i linfedemi primari sono riconosciuti come malattia rara dal Servizio Sanitario Nazionale e prevedono una certificazione con codice di esenzione dedicato. Durante la valutazione ti fornirò tutte le informazioni necessarie per l’eventuale percorso amministrativo.
Terapia e approccio fisioterapico
Come trattare il linfedema
Terapia Decongestiva Complessa (CDT)
Il trattamento del linfedema considerato gold standard è la Terapia Decongestiva Complessa (CDT – Complex Decongestive Therapy), un approccio fisioterapico completo che combina diverse tecniche per ridurre il gonfiore e mantenere i risultati nel tempo.
Si articola in due fasi, entrambi fondamentali per una gestione efficace e duratura della patologia:
Che cos'è il trattamento intensivo?
La fase intensiva è la fase di “attacco”.
I trattamenti sono quotidiani o molto ravvicinati e possono includere:
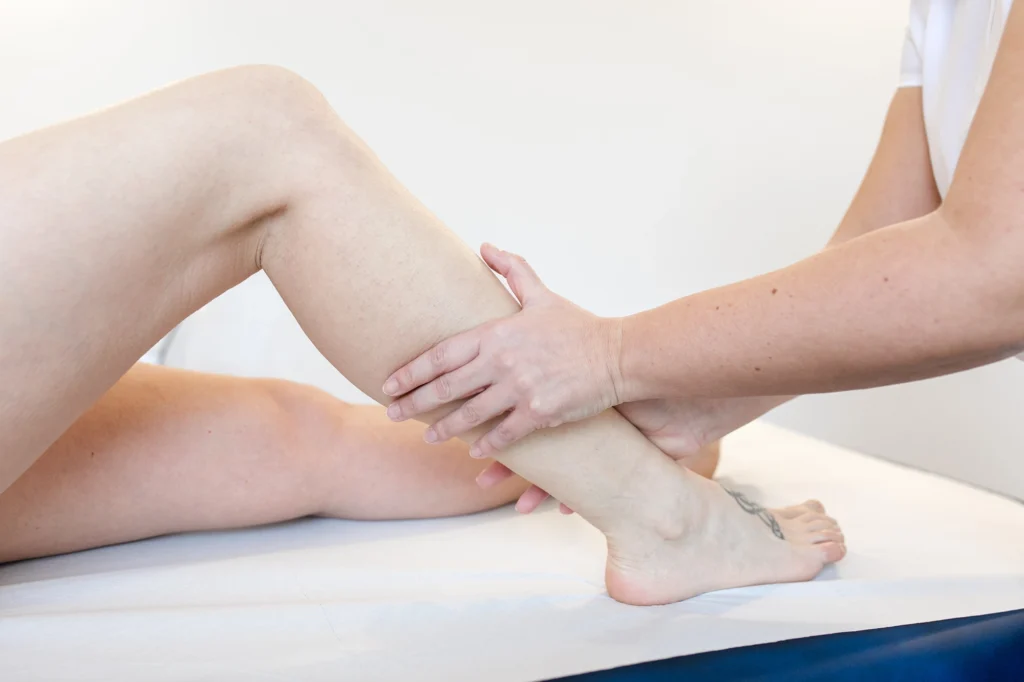
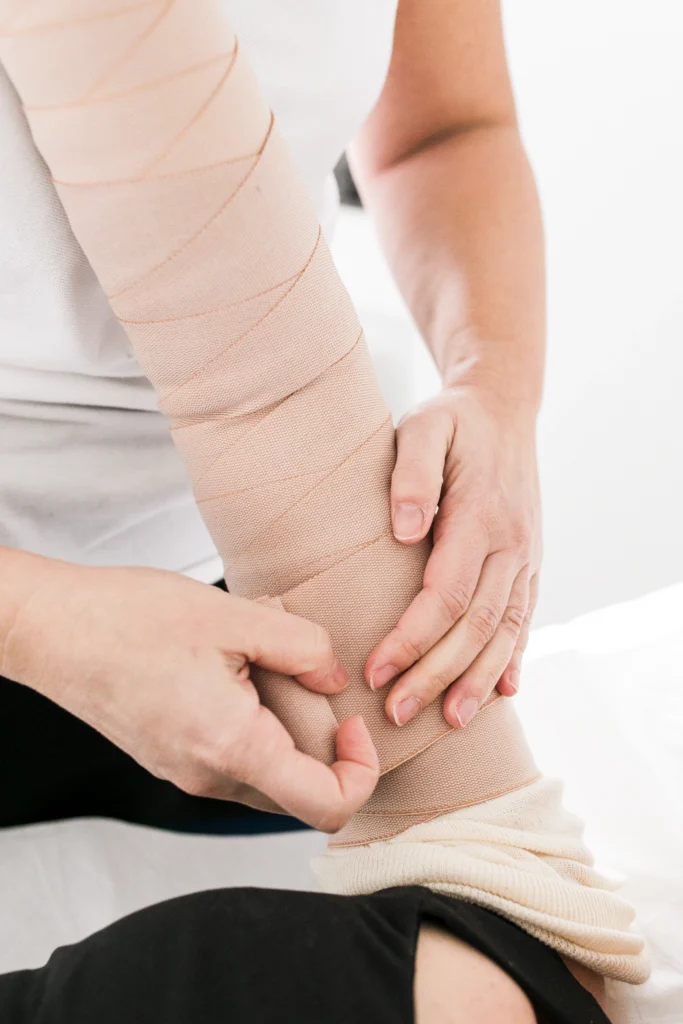
- bendaggio linfologico
- cura della cute
- esercizio fisico terapeutico
- linfodrenaggio manuale
- tutore elasto-contenitivo
- pressoterapia
È la fase che ci serve per ottenere la massima riduzione possibile del volume e della consistenza dell’edema, così da poter successivamente confezionare un indumento compressivo in grado di mantenere i risultati raggiunti.
La durata del trattamento dipende da molti fattori: il tipo di linfedema, la consistenza, la sua estensione e anche dalla vostra disponibilità a seguire il percorso con continuità. In media sono necessarie almeno 5–10 sedute.
Il trattamento intensivo viene generalmente eseguito 1–2 volte l’anno, ed è particolarmente importante nel momento in cui l’indumento contenitivo deve essere sostituito.
Cos'è il trattamento di mantenimento?
Alcuni tipi di edemi e linfedemi richiedono, dopo la fase intensiva, trattamenti più continuativi.
Questo non significa eseguire sedute quotidiane come nella fase intensiva iniziale. La frequenza può variare da una volta alla settimana oppure ogni 15 giorni, oppure in base al comportamento dell’edema nel tempo.
In questa fase diventano fondamentali l’autocura e l’autogestione, apprese durante il periodo precedente.
Indipendentemente dalla necessità di trattamenti di mantenimento, verranno programmati follow-up periodici, ossia controlli finalizzati a monitorare nel tempo l’andamento clinico dell’edema.
Durante queste visite verranno riprese le misure per monitorare eventuali cambiamenti e, se necessario, si interverrà per riportare la situazione a una condizione ottimale.
L'approccio fisioterapico
Strumenti terapeutici durante la fase intensiva
Ad oggi il bendaggio linfologico multicomponente è uno strumento considerato fondamentale per permettere la riduzione del volume dell’edema.
Deve essere eseguito da personale qualificato, secondo precise regole tecniche e fisiche. Diffidate da chi vi propone un trattamento dove non sia incluso il bendaggio!
Solo in rari casi è controindicato, e le motivazioni devono essere sempre chiaramente spiegate.
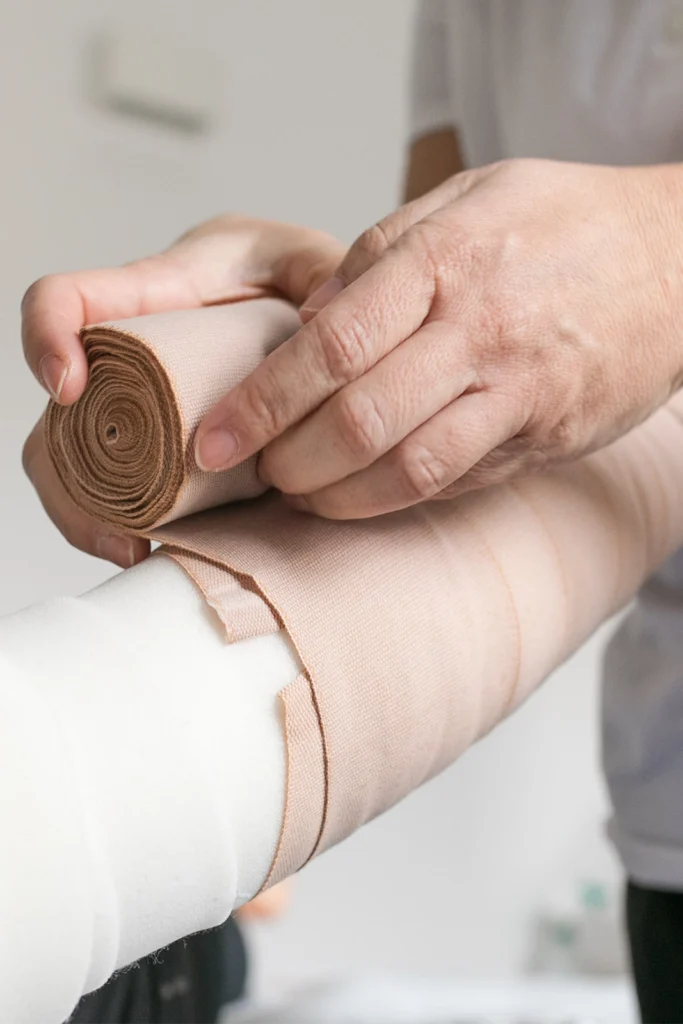
La cura della cute è fondamentale nella gestione del linfedema, soprattutto per evitare i rischi infettivi. Una pelle integra e ben idratata rappresenta infatti una barriera essenziale contro complicanze che possono peggiorare o accelerare la condizione.
Nel linfedema la pelle può essere più sensibile, per questo è importante adottare una routine quotidiana con prodotti specifici.
L’educazione alla cura della pelle rientra quindi nel percorso fisioterapico, con l’obiettivo di proteggere i tessuti e supportare l’efficacia delle altre terapie.

L’esercizio fisico terapeutico è ormai considerato un vero alleato nelle patologie croniche.
Nel caso del linfedema, potenzia la riduzione dell’edema se abbinato al bendaggio o all’indumento elasto-contenitivo. Inoltre, ti aiuta a mantenere efficiente la pompa venosa e linfatica e a preservare una massa muscolare adeguata, fondamentale per sostenere e stabilizzare i risultati nel tempo.
Deve essere sempre programmato e supervisionato da professionisti qualificati.

Il linfodrenaggio manuale è un trattamento che può essere utile nel trattamento del linfedema se eseguito correttamente, con le pressioni adeguate al tipo di gonfiore.
Non è sempre indispensabile e non dovrebbe mai essere proposto come unico trattamento.
Non esiste una tecnica di linfodrenaggio universalmente migliore: fondamentale è una valutazione attenta della situazione del paziente e delle caratteristiche specifiche del linfedema, per individuare le manualità e le manovre più adatte e costruire un trattamento realmente personalizzato ed efficace.
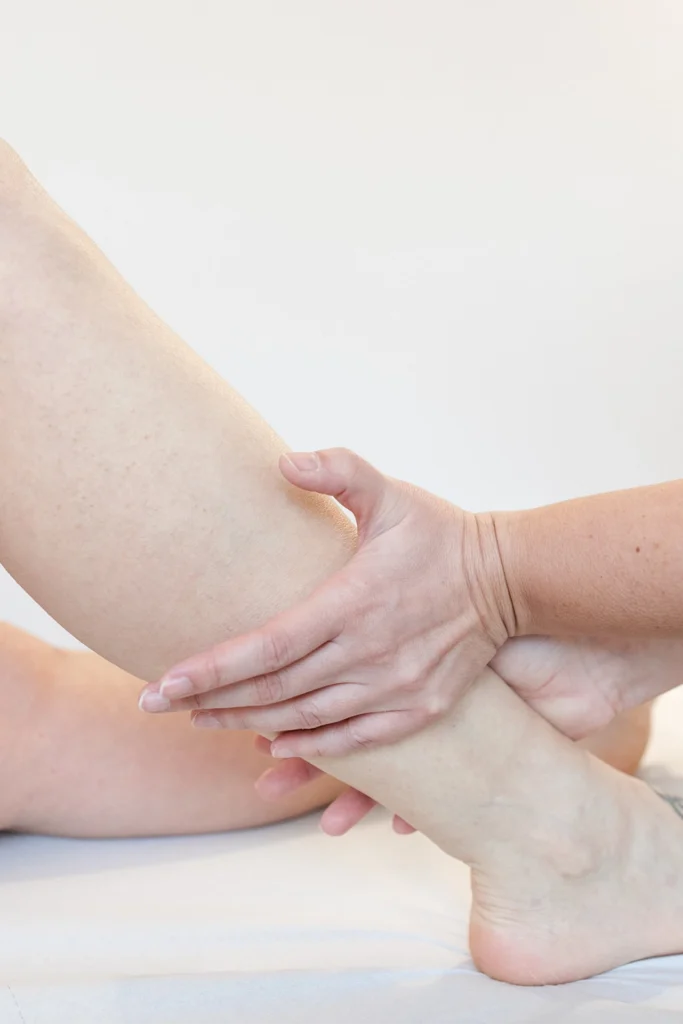
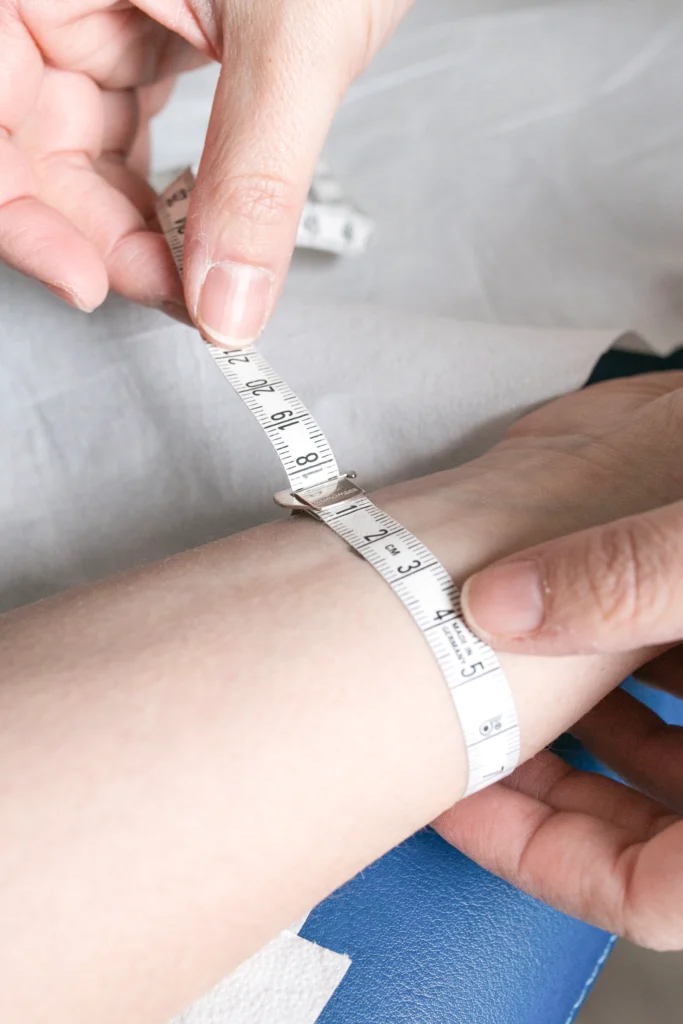
Un passaggio fondamentale per il trattamento del linfedema è la presa delle misure per il tutore elasto-contenitivo (calza, guanto, collant, ecc.).
Il tutore su misura è indispensabile per mantenere nel tempo i risultati ottenuti durante la fase intensiva.
Deve essere confezionato nel momento più appropriato, al termine del trattamento intensivo: non esiste una tempistica uguale per tutti.
È quindi essenziale il lavoro in équipe tra fisioterapista, che individua il momento corretto per la misurazione, il medico, che prescrive la tipologia di tutore, e il tecnico ortopedico, che insegna al paziente come indossarlo, lavarlo e gestirlo.
Spesso mi viene chiesto se la pressoterapia si può utilizzare nel trattamento del linfedema. Sì, può rappresentare un supporto in situazioni selezionate, su indicazione medica e con pressioni adeguate al caso specifico.
Tuttavia, non sostituisce il trattamento fisioterapico manuale e deve essere inserita all’interno di un percorso terapeutico strutturato.
Un utilizzo non corretto può risultare inefficace o, in alcuni casi, controproducente. Per questo è importante che venga valutata da un professionista esperto.

Risorse utili sul linfedema
Guide gratuite
Differenza tra linfedema e lipedema: come riconoscerli
Lipedema e linfedema vengono spesso confusi, ma sono due condizioni distinte che richiedono una valutazione e un approccio terapeutico specifico.
Per comprendere meglio le differenze e orientarti tra i segnali da riconoscere, puoi scaricare la brochure gratuita in PDF.
Preparazione al bendaggio: cosa sapere prima di iniziare
Il bendaggio è una fase fondamentale del trattamento e può influire in modo significativo sui risultati.
Conoscere in anticipo cosa aspettarsi e come gestirlo nella quotidianità ti aiuta a viverlo con maggiore sicurezza e tranquillità.
Per questo ho preparato una guida pratica gratuita con tutte le indicazioni utili per affrontare e gestire al meglio il bendaggio.
Supporto e autogestione a lungo termine
Il linfedema può avere un impatto significativo sulla vita quotidiana, sia dal punto di vista pratico (lavoro, sport, hobby) sia da quello psicologico e relazionale. Per questo è fondamentale che il percorso di cura avvenga in équipe con professionisti sanitari, garantendo una presa in carico completa.
La gestione del linfedema è un percorso nel tempo: l’obiettivo è accompagnarvi con continuità, adattando i trattamenti alle vostre esigenze e all’evoluzione della condizione.
Parte integrante di questo approccio è l’educazione terapeutica: riceverete tutte le informazioni necessarie per gestire al meglio il vostro linfedema e imparerete tecniche che voi o i vostri caregiver potrete praticare quotidianamente per mantenere i risultati del trattamento, come l’autobendaggio, l’automassaggio e l’attività fisica mirata.
Infine, saranno programmati controlli periodici per verificare il mantenimento dei risultati raggiunti e modulare eventuali interventi, assicurando una gestione efficace e duratura della vostra condizione clinica.

Sospetti un linfedema?
Una valutazione specifica permette di distinguere il linfedema da altre condizioni e impostare il trattamento corretto.