LE MIE SPECIALIZZAZIONI
Lipedema
Cos’è, sintomi e trattamento
Il lipedema è una patologia cronica del tessuto adiposo sottocutaneo, ancora poco riconosciuta ma piuttosto diffusa nella popolazione femminile. Si stima che possa interessare circa l’11% delle persone nate donne.
Spesso viene confuso con obesità, sovrappeso, cellulite o linfedema, ritardando così una diagnosi corretta e un trattamento adeguato.
Ma come riconoscere il lipedema?
Noti una sproporzione tra tronco e arti inferiori, gambe pesanti, dolore alla palpazione, facilità a sviluppare ecchimosi, difficoltà a perdere peso e volume degli arti nonostante dieta ed esercizio fisico?
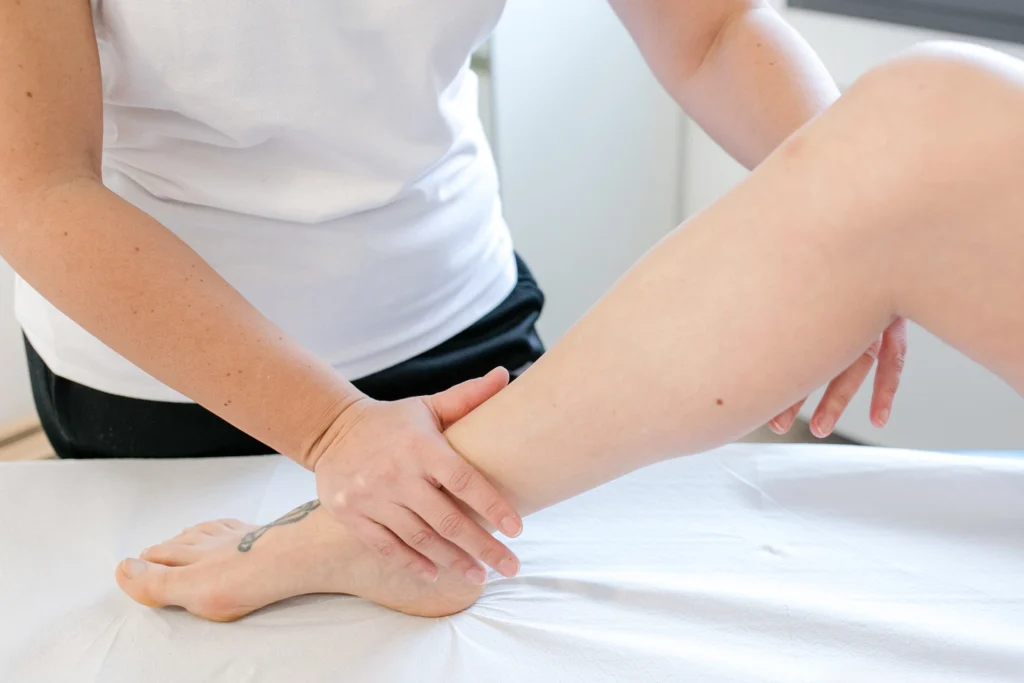
Se ti riconosci in questi sintomi, rivolgerti a uno specialista fisioterapico può aiutarti a fare chiarezza e orientarti nel percorso più adatto.
Richiedi una valutazione specialistica per ricevere un inquadramento preciso e un piano personalizzato:
Cos’è il lipedema?
Il lipedema è una patologia che si manifesta con un accumulo anomalo di tessuto adiposo, localizzato principalmente negli arti inferiori e, in alcuni casi, negli arti superiori. Può coinvolgere anche l’addome, mentre mani e piedi generalmente non sono interessati.
Il lipedema tende a manifestarsi durante la pubertà e può peggiorare in momenti di cambiamento ormonale, come gravidanza e menopausa o con aumento di peso. È frequente una familiarità, anche in assenza di diagnosi.
Una caratteristica distintiva del lipedema è la scarsa risposta del tessuto adiposo alla perdita di peso e ad intensa attività fisica.
Il lipedema può avere un forte impatto sulla sfera psicologica, perché altera la forma del corpo e il dolore frequente spesso non è compreso da familiari o amici.
Le cause non sono ancora completamente note, ma si sospettano fattori genetici e ormonali.
La diagnosi di lipedema è clinica e deve essere effettuata da medici esperti, poiché non esistono esami diagnostici specifici per identificarlo.
Nota: il dolore agli arti non indica necessariamente lipedema. È sempre fondamentale rivolgersi a specialisti e medici esperti per una diagnosi corretta.
Come riconoscerlo
Sintomi del lipedema
I sintomi del lipedema possono variare da persona a persona, ma spesso includono:
- sproporzione tra tronco e arti inferiori
- gonfiore variabile degli arti
- dolore alla palpazione e talvolta anche a riposo
- sensazione di tensione e pesantezza
- facilità alla formazione di lividi
- fragilità capillare
- tessuto degli arti soffice e nodulare al tatto
- difficoltà a ridurre il volume degli arti
Ti ritrovi in questi sintomi?
Una valutazione fisioterapica è il primo passo per orientarti, chiarire i dubbi e impostare il percorso più adatto.
Un approccio multidisciplinare
Come si tratta il lipedema
Il lipedema è una patologia cronica e complessa, che richiede un approccio multidisciplinare.
Il percorso terapeutico dovrebbe coinvolgere professionisti esperti, in un’équipe idealmente composta da medico, fisioterapista, biologo nutrizionista o dietologo e psicologo.
A seconda delle necessità, possono essere coinvolte anche altre figure professionali, che intervengono nel percorso terapeutico quando necessario.
Il trattamento può essere sia conservativo che chirurgico.

Il trattamento conservativo
Il trattamento conservativo ha l’obiettivo di ridurre i sintomi, migliorare la qualità di vita e rallentare la progressione della patologia e include:
- piano nutrizionale specifico
- terapia compressiva (bendaggi e indumenti elasto-contenitivi)
- esercizio fisico mirato
- cura della cute
In base alla valutazione clinica, possono essere integrati:
- linfodrenaggio manuale
- pressoterapia
- tecniche di massaggio profondo dei tessuti
Il trattamento chirurgico
La chirurgia del lipedema consiste in una liposuzione, ovvero una lipoaspirazione specifica del tessuto adiposo ad alti volumi, eseguita da chirurghi specializzati.
Si tratta di un intervento che mira a ridurre il volume degli arti, migliorare la mobilità e, in molti casi, diminuire il dolore e la sensibilità dei tessuti.
Le tecniche utilizzate possono variare in base all’esperienza del chirurgo e alla situazione clinica del paziente.
È importante sottolineare che la liposuzione non rappresenta una cura definitiva, ma uno strumento terapeutico che si inserisce all’interno di un percorso più ampio. Per questo motivo, è fondamentale arrivare all’intervento con una buona preparazione e proseguire nel post-operatorio con un adeguato trattamento conservativo.

Educazione terapeutica
Nel trattamento del lipedema, come in tutte le patologie croniche, l’educazione terapeutica è fondamentale.
I professionisti che vi seguiranno vi insegneranno le tecniche di autogestione più idonee, con la finalità di gestire i sintomi nel tempo, migliorare l’autonomia e mantenere i risultati ottenuti.
Il percorso viene sempre supportato dai vostri professionisti di riferimento, pronti ad accompagnarvi e a rispondere a eventuali dubbi nel tempo.
Risorse utili sul lipedema
Approfondisci il lipedema attraverso contenuti selezionati per aiutarti a capire meglio la patologia e le possibili opzioni di trattamento.
Guida gratuita
Come prepararsi all'intervento chirurgico
Scarica gratuitamente la brochure con indicazioni utili per riconoscere i segnali del lipedema, affrontare con maggiore consapevolezza il percorso terapeutico e prepararti all’intervento chirurgico di liposuzione con una check-list dedicata.
Video
Approfondimenti sul lipedema
Chirurgia
Diagnosi
Inizia il tuo percorso
Affrontare il lipedema può essere complesso, soprattutto quando si hanno dubbi, informazioni contrastanti o si ha la sensazione di non essere compresi.
Un inquadramento corretto è il primo passo per capire davvero la propria situazione e costruire un percorso efficace, sostenibile e adatto alle proprie esigenze.
Attraverso una valutazione specialistica è possibile:
- chiarire se i sintomi sono compatibili con un lipedema
- definire gli obiettivi del trattamento
- impostare un percorso personalizzato, conservativo o di supporto alla chirurgia